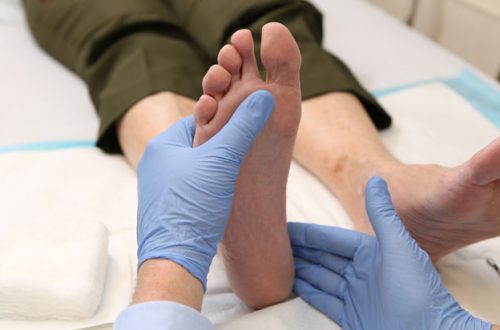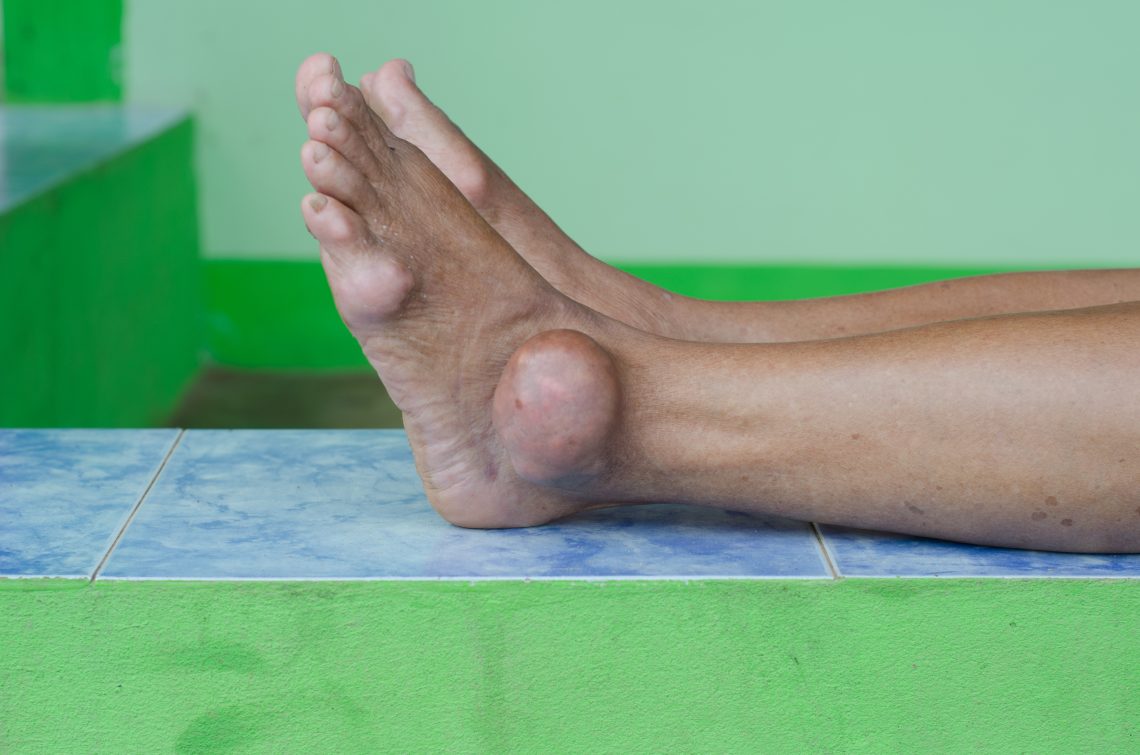
Kaj je protin?
Protin je pogosta patologija, ki je bila obširno opisana v zgodovini medicine. Podagra je že od Galenovih časov dalje velik javnozdravstveni problem. Še vedno povzroča invalidnost in obolevnost ljudi, ki jih prizadene. Čeprav se terapevtski postopki v zadnjih letih niso bistveno spremenili, je treba posodobiti literaturo. Pri njenem zdravljenju še vedno prihaja do napak, ne le v smislu indikacije zdravila za določeno klinično situacijo, temveč tudi pri skrbni negi, ki je lahko potrebna, da se izognemo stranskim učinkom tradicionalno uporabljenih zdravil.
V tem kanalu lahko izveste vse o protinu in njegovem naravnem zdravljenju: Protin Home Remedy
Zdravljenje protina
Za določitev najboljšega zdravljenja je treba upoštevati etiopatogenezo. Protin je lahko posledica prekomernega nastajanja sečnih kislin (opredeljeno kot več kot 1000 mg/dl urata v urinu v 24 urah) ali zmanjšanega izločanja (manj kot 330 mg/dl). Bolniki z zmanjšanim izločanjem predstavljajo od 80% do 85% vseh primerov. Ti primeri so običajno povezani z genetskimi predispozicijami, spremenjeno ledvično funkcijo, diuretično terapijo in uporabo tiazidov. Med vzroki za prekomerno tvorbo sečne kisline so prirojene napake v presnovi purinov, pospešena sinteza ATP ali povečano obnavljanje celic. Zdravljenje protina vključuje tri faze: zdravljenje akutnega napada, zniževanje sečne kisline in preventivo pred novimi akutnimi pojavi. Zdravila za akutni protin vključujejo nesteroidna protivnetna zdravila, kolhicin in intraartikularne glukokortikoide ter adrenokortikotropne hormone.
Tukaj lahko najdete najboljše naravno zdravljenje protina: Zdravljenje protina
Nesteroidna protivnetna zdravila (NSAID)
NSAID so skupaj s kolhicinom najpogostejša zdravila, ki se uporabljajo pri akutnih napadih protina. Imajo manj neželenih učinkov in so primernejša za bolnike brez spremljajočih bolezni. Učinkovitejši so, če jih uporabimo v prvih 24 urah po napadu. Indometacin je dobro znano nesteroidno protivnetno zdravilo, ki lahko zdravi protin. Vendar ima krajši razpolovni čas kot drugi nesteroidni protivnetni zdravili. Primerjava nesteroidnih protivnetnih zdravil (NSAID) ni pokazala pomembnih razlik v lajšanju bolečine ali indeksih tolerance. Čeprav lahko NSAID v 90% primerih v petih do osmih dneh odpravijo akutne napade, obstajajo možni neželeni učinki. Bolnikom s spremembami ledvičnega delovanja, aktivnimi peptičnimi razjedami, krvavitvami iz prebavil, motnjami v delovanju jeter ali antikoagulantnim zdravljenjem (z varfarinom) se ne smejo predpisovati nesteroidnih protivnetnih zdravil.
Razmislite lahko tudi o uporabi NSAID z zaviralci ciklooksigenaze 2, pri čemer upoštevajte bolnikovo srčno-žilno tveganje. Podobni rezultati so bili dobljeni z vidika učinkovitosti med NSAID COX2 in neselektivnimi NSAID. V času priprave tega pregleda ni bilo opravljenih študij, ki bi primerjale učinkovitost ali neželene učinke nesteroidnih protivnetnih zdravil s kolhicinom. Kolhicin je bil, kot je bilo že omenjeno, priljubljeno zdravilo izbire. Uporaba nesteroidnih protivnetnih zdravil pri starejših odraslih je bolj problematična, ker so pogosto povezani z več osnovnimi komorbiditetami, polifarmacijo in veliko dovzetnostjo za neželene učinke. Zaradi večjih neželenih učinkov indometacina pri teh bolnikih ne smemo uporabljati. Če ga ni, se lahko druge vrste nesteroidnih protivnetnih zdravil (NSAID) uporabljajo v majhnih odmerkih za krajša obdobja.
Simptomi se lahko vedno razlikujejo, tukaj lahko izveste več o vseh simptomih: Simptomi protina
Kolhicin
To zdravilo se že od nekdaj uporablja za zdravljenje akutnega protina. To je aktivni alkaloid, ki se pridobiva iz cvetov jesenskega kolenca (Colchicum autumnale). Metabolizira se v jetrih, izloča pa v ledvicah in žolčniku. Je zelo dobro topen v lipidih in ima veliko prostorninsko porazdelitev, kar kaže na znotrajcelično kopičenje. To je bilo še posebej očitno v polimorfonuklearnih levkocitih. Mehanizem njegovega delovanja še ni povsem pojasnjen, vendar domnevajo, da gre za motnje v delovanju tubulinskih dimerov. To povzroči spremembo nekaterih funkcij levkocitov, kot so diapedeza in lizosomska granulacija ter kemotaksa. Posledica tega je zmanjšanje aktivacije levkocitov, migracije in celo kemotaksije.
Dobra prehrana je ključnega pomena za preprečevanje ali zdravljenje protina: Dieta za protin
Glukokortikoidi
Pri bolnikih z akutnim protinom so uporabljali glukokortikoide, intraartikularne ali sistemske, čeprav je študij malo in randomiziranih kliničnih preskušanj ni. Sprejemljiv je kot alternativno zdravljenje za bolnike s kontraindikacijami ali intoleranco na nesteroidna protivnetna zdravila in kolhicin. Pomembno je omeniti, da peroralno jemanje kortikosteroidov ni priporočljivo zaradi možnosti pojava hude protina pri bolnikih s presadki, ki prejemajo odmerke prednizolona med 7,5 in 15 mg dnevno.
Pri bolnikih z artritisom enega ali več sklepov lahko razmislite o intraartikularnih kortikosteroidih, če imajo neželene učinke ali se ne odzivajo na nesteroidna protivnetna zdravila ali kolhicin. Pred uporabo intraartikularnih kortikosteroidov je treba izključiti septični artritis kot vzrok. Odmerek je odvisen od velikosti in lokacije prizadetega sklepa. Triamcinolon se lahko uporablja v majhnih sklepih, kot so stopala ali roke, za večje sklepe, kot je koleno, pa je potrebnih 40-60 mg. Ta možnost zdravljenja je učinkovita, ker omogoča intraartikularno aspiracijo. To omogoča takojšnje lajšanje bolečine ali zmanjšanje intraartikularne hipertenzije.
Obstajajo številna domača sredstva, ki pomagajo preprečevati in lajšati bolečine pri protinu: Domača sredstva za protin
Zaključek
Ne smemo pozabiti, da so akutno protinsko bolezen zdravili pred pojavom randomiziranih kliničnih preskušanj. Poleg pojava nesteroidnih protivnetnih zdravil COX2 tudi ni novih molekul za zdravljenje akutne faze.
Poleg tega je zaradi očitne povezave med protinom, debelostjo, presnovnim sindromom in arterijsko hipertenzijo ter dejstva, da v državi ni obsežnih študij, pomembno spodbujati študije o kliničnem zdravljenju. Te študije bodo primerjale sheme EULAR s tistimi, ki se uporabljajo v različnih bolnišnicah. Analizirale bodo različne spremenljivke, kot so potrditveni kriteriji, starost in druge spremljajoče bolezni, da bi ugotovile, ali sheme vplivajo na normalizacijo urikemije, ali njihova sprememba v količini ali kombinaciji vpliva na nadzor teh vrednosti ter pogostost in razmerje med različnimi shemami
Študije, ki preučujejo učinke zdravil za nadzor ravni sečnih kislin, niso dovolj. Sprejeti je treba ukrepe primarnega zdravstvenega varstva za izobraževanje prebivalstva o zdravem načinu življenja. S tem se bo zmanjšala verjetnost nastanka bolezni, povezanih s hiperurikemijo, in izboljšala kakovost življenja.