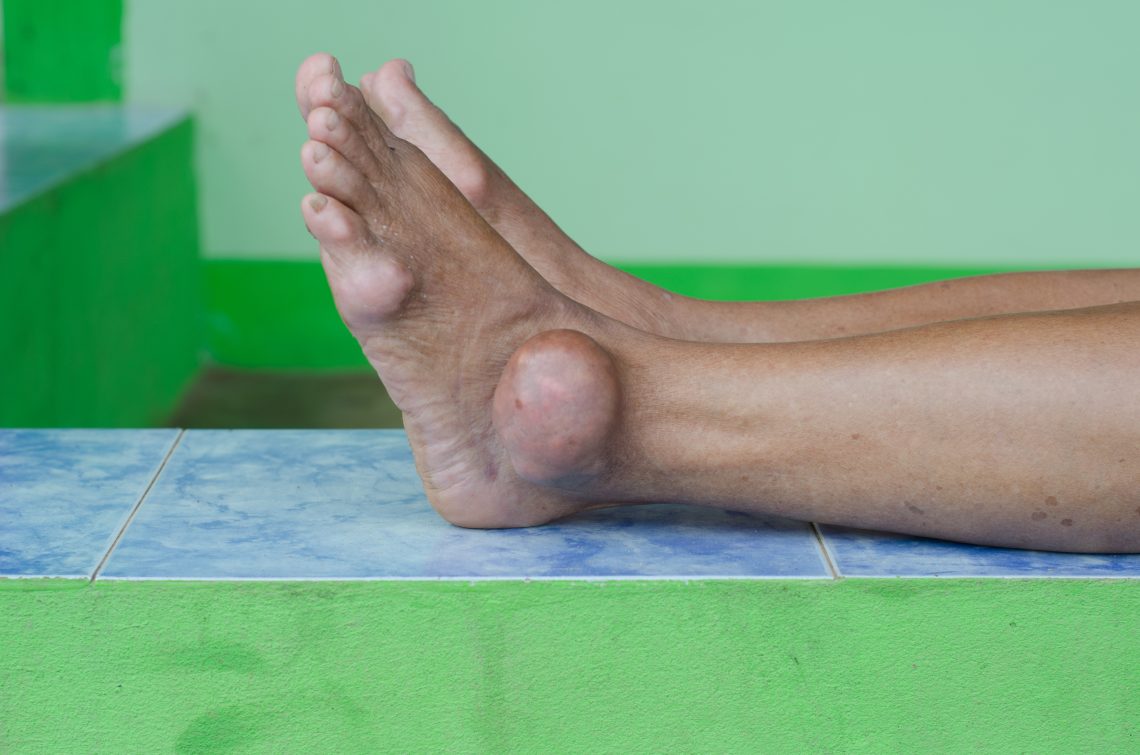
Какво представлява подаграта?
Подаграта е често срещана патология, която е подробно описана в историята на медицината. Подаграта е основен проблем за общественото здраве още от времето на Гален. Тя продължава да причинява инвалидност и заболеваемост на хората, които са засегнати от нея. Въпреки че през последните години терапията му не се е променила значително, е важно да се актуализира литературата. Все още има грешки при лечението му не само по отношение на показанията на дадено лекарство за конкретна клинична ситуация, но и на внимателните грижи, които може да са необходими, за да се избегнат страничните ефекти от традиционно използваните лекарства.
В този канал можете да научите всичко за подаграта и нейното естествено лечение: Подагра Начало средство
Лечение на подагра
Трябва да се вземе предвид етиопатогенезата, за да се определи най-доброто лечение. Подаграта може да бъде причинена или от свръхпроизводство на пикочни киселини (дефинирано като повече от 1000 mg/dl уринарни урати за 24 часа), или от намалена екскреция (по-малко от 330 mg/dl). Пациентите с намалена екскреция представляват между 80% и 85% от всички случаи. Тези случаи обикновено са свързани с генетични предразположения, променена бъбречна функция, диуретична терапия и употреба на тиазиди. Сред причините за свръхпроизводството на пикочна киселина са вродени дефекти в пуриновия метаболизъм, ускорен синтез на АТФ или повишено клетъчно обновяване. Лечението на подаграта включва три етапа: овладяване на острия пристъп, понижаване на пикочната киселина и профилактика срещу нови остри пристъпи. Лекарствата за остра подагра включват НСПВС (нестероидни противовъзпалителни средства), колхицин и вътреставни глюкокортикоиди и адренокортикотропни хормони.
Тук можете да намерите най-доброто естествено лечение на подагра: Лечение на подагра
Нестероидни противовъзпалителни средства (НСПВС)
НСПВС, заедно с колхицина, са най-често използваните лекарства при остри пристъпи на подагра. Те имат по-малко странични ефекти и са предпочитани при пациенти без съпътстващи заболявания. Те са по-ефективни, когато се използват през първите 24 часа след атаката. Индометацинът е добре познато НСПВС, което може да лекува подагра. Той обаче има по-кратък полуживот от другите НСПВС. Сравняването на НСПВС не е довело до значителни разлики в показателите за облекчаване на болката или поносимост. Въпреки че НСПВС могат да разрешат острите пристъпи в 90% от случаите в рамките на пет до осем дни, съществуват потенциални странични ефекти. На пациенти с промени в бъбречната функция, активна пептична язва, стомашно-чревно кървене, чернодробна дисфункция или антикоагулантна терапия (с варфарин) не трябва да се предписват НСПВС.
Може също така да се обмисли използването на НСПВС с инхибитор на циклооксигеназа 2, като се вземе предвид сърдечносъдовият риск на пациента. Подобни резултати са получени от гледна точка на ефикасността на COX2 НСПВС и неселективните такива. Към момента на изготвяне на настоящия преглед не са провеждани проучвания за сравняване на ефикасността или нежеланите ефекти на НСПВС с колхицин. Както вече беше споменато, колхицинът е бил популярно лекарство на избор. Употребата на НСПВС при възрастни хора е по-проблематична, тъй като те често са свързани с множество съпътстващи заболявания, полифармация и висока чувствителност към странични ефекти. Поради по-силните си странични ефекти индометацинът не трябва да се използва при тези пациенти. При липсата му могат да се използват други видове НСПВС в ниски дози за по-кратки периоди от време.
Симптомите винаги могат да варират, но тук можете да научите повече за всички симптоми: Симптоми на подагра
Колхицин
От древни времена това лекарство се използва за лечение на остра подагра. Това е активен алкалоид, който се извлича от цветето Colchicum autumnale. Метаболизира се на чернодробно ниво и се екскретира на бъбречно и жлъчно ниво. Той е силно разтворим в липиди и има висок обем на разпределение, което показва вътреклетъчно натрупване. Това е особено очевидно в полиморфонуклеарните левкоцити. Механизмът му на действие все още не е напълно изяснен, но се предполага, че е свързан с интерференция с тубулиновите димери. Това води до промяна в някои функции на левкоцитите, като диапедеза и лизозомна гранулация, и хемотаксис. Това води до намаляване на активирането на левкоцитите, миграцията и дори хемотаксиса.
Добрият хранителен режим е от съществено значение за предотвратяване или лечение на подаграта: Диета при подагра
Глюкокортикоиди
При пациенти с остра подагра се използват глюкокортикоиди, вътреставни или системни, въпреки че има малко проучвания и няма рандомизирани клинични изпитвания. Той е приемлив като алтернативно лечение за пациенти с противопоказания или непоносимост към НСПВС и колхицин. Важно е да се спомене, че пероралното приложение на кортикостероиди не се препоръчва поради възможността за поява на тежка подагра при пациенти с трансплантации, на които се прилагат дози преднизолон между 7,5 и 15 mg дневно.
При пациенти с артрит на една или повече стави може да се обмисли употребата на вътреставни кортикостероиди, ако имат странични ефекти или не реагират на НСПВС или колхицин. Преди да се използват вътреставни кортикостероиди, е важно да се изключи причината за септичния артрит. Дозата ще варира в зависимост от размера и местоположението на засегнатата става. Триамцинолон може да се използва при малки стави като стъпалата или ръцете, но при по-големи стави като коляното може да са необходими 40-60 mg. Тази възможност за лечение е ефективна, тъй като позволява вътреставна аспирация. Това позволява незабавно облекчаване на болката или намаляване на вътреставната хипертония.
Съществуват много домашни средства, които помагат за предотвратяване и облекчаване на болката при подагра: Домашни средства за лечение на подагра
Заключение
Важно е да се помни, че острата подагра е била лекувана преди появата на рандомизирани клинични проучвания. Освен това, освен появата на COX2 НСПВС, не съществуват нови молекули за лечение на острата фаза.
Освен това, като се има предвид очевидната връзка между подаграта, затлъстяването, метаболитния синдром и артериалната хипертония, както и фактът, че в страната няма широкомащабни проучвания, е важно да се насърчават проучвания на клиничното лечение. Тези проучвания ще сравняват схемите на EULAR с тези, използвани в различни болници. Те ще анализират различни променливи като потвърдителни критерии, възраст и други съпътстващи заболявания, за да определят дали схемите имат ефект върху нормализирането на урикемията, дали модифицирането им в количество или комбинация има ефект върху контрола на тези нива, както и честотата и връзката между различните схеми
Проучванията, които изследват ефекта на лекарствата за контрол на нивата на пикочните киселини, не са достатъчни. Трябва да се предприемат мерки за първична медицинска помощ, за да се обучи населението на здравословен начин на живот. Това ще намали вероятността от заболявания, свързани с хиперурикемия, и ще подобри качеството на живот.